Kiedyś do Berlina Zachodniego jeździło się po klocki Lego, czy spodnie Levi’s. Dziś do Niemiec jeździ się po niedostępne w Polsce leki. Ostatnio takim „dobrem deficytowym” jest szczepionka na grypę. Czy w niemieckiej aptece można kupić szczepionkę? Czy można zamówić przez internet?
Szczepionka na grypę to nowa miłość Polaków. Miłość spóźniona, bo ponieważ do tej pory szczepienia mieliśmy w głębokim poważaniu, jesteśmy na końcu listy kolejkowej wśród krajów, które teraz biją się o każdy partię dawek tegorocznej szczepionki na grypę.
- Szwecja radośnie (prawie) pozbyła się gotówki, przeszła na transakcje elektroniczne i… ma poważny problem. Wcale nie chodzi o dostępność pieniędzy [POWERED BY EURONET]
- Kiedy bank będzie umiał „czytać w myślach”? Sztuczna inteligencja zaczyna zmieniać nasze relacje z bankami. I chyba wiem, co będzie dalej [POWERED BY BNP PARIBAS]
- ESG w inwestowaniu: po fali entuzjazmu przyszła weryfikacja. BlackRock mówi „pas”. Jak teraz będzie wyglądało inwestowanie ESG-style? [POWERED BY UNIQA TFI]
Przy zwiększonym zainteresowaniu ludzi w hurtowaniach i w aptekach brakuje szczepionek. Do aptek, zamiast zamówionych 50 dawek, przychodzą np. trzy. Ale i hurtownie mają problem.
„Polska Grupa Farmaceutyczna oczekuje na realizację zamówienia wynoszącego około 110.000 sztuk szczepionki jednego z producentów, jednak już wiemy, że będzie to ilość niższa niż ilość zamawiana. Inni producenci jeszcze nie potwierdzili dostępnej ilości szczepionek, dlatego nie możemy określić finalnej podaży na polski rynek”
– usłyszałem w biurze prasowym Pelion, jednego z większych dystrybutorów i hurtowników leków. Czy to tylko nasza wina że szczepionek jest za mało? Dlaczego do tej pory się nie szczepiliśmy? I czy po szczepionkę warto się wybrać do… Niemiec?
Smutna prawda. Polska jest na marginesie szczepiennego świata
Do Polski ma trafić 1,7-2 mln dawek szczepionki przeciwko grypie od różnych producentów (najpopularniejsze to VaxiGrip) – tak zapowiedziało ministerstwo zdrowia. Szczepionka na grypę nie zostanie do aptek „rzucona” hurtem, dostawy będą pojawiały się stopniowo w kolejnych miesiącach. Tymczasem ludzie chcą się zaszczepić jak najwcześniej. Jak sprawdziliśmy, w przychodniach telefony się urywają – zainteresowanie szczepieniami jest co najmniej o połowę większe niż przed rokiem.
Problem w tym, że podaż szczepionki zwiększyła się tylko o 20%. Arytmetyka jest nieubłagana: nie dla wszystkich zainteresowanych starczy wakcyn. Tym bardziej, że jeśli chodzi o dostępność leku, to nie ma „demokracji”. Pierwszeństwo mają pracownicy medyczni, osoby starsze, a także placówki publiczne. Sami sobie zgotowaliśmy ten los, latami ignorując szczepienia. Apteki robią listy kolejkowe, prywatne przychodnie odwlekają początek startu szczepień, a publiczne – jeśli klient nie jest seniorem – odsyłają po zakup szczepionki do aptek.
Dlaczego do tej pory się nie szczepiliśmy? Z dwóch najważniejszych powodów. Po pierwsze nie szczepią się sami lekarze, więc nie rekomendują szczepień także swoim pacjentom. Szczepi się ok. 6% personelu lekarskiego i koło się zamyka. Dlaczego tego nie robią? Nie wiadomo. Są teorie mówiące, że z braku czasu, z braku motywacji, w tym również finansowej, z braku edukacji i „nie, bo nie”.
Po drugie: cierpimy na brak wiary w szczepienia. Szczepionka na grypę – najpopularniejszą chorobę sezonu jesienno-zimowego – jest główną „ofiarą”. Kiedyś szczepiło się ponad 10% z nas, ale wiele osób przestało, bo i tak chorowali (choć prawdopodobnie dużo łagodniej). Pacjenci doszli do wniosku, że skoro nie ma 100% efektu, to nie ma co się „szprycować” dodatkowymi lekami. I szczepionka na grypę poszła w odstawkę.
Dlaczego nie można zamówić więcej szczepionek? Wkrótce minie rok od wybuchu pandemii w Chinach. A już w marcu Europa zafundowała sobie lockdown. Niestety, moce produkcyjne zakładów, które produkują szczepionki, są ograniczone, a niewykorzystane dawki to czysta strata – za rok będzie już nowa szczepionka. To oznacza, że balans między popytem a podażą jest bardzo, ale to bardzo kruchy.
Koncerny farmaceutyczne i rządy mają w pamięci rok 2018 r. kiedy gwałtowania wzrosła zachorowalność na grypę AH1N1. Wtedy europejskie stolice zdecydowały o zakupie dodatkowych kilkudziesięciu milionów dawek szczepionek antygrypowych. Większość z nich się zmarnowała, bo ludzie nie chcieli się szczepić. Francja kupiła 94 mln dawek szczepionek za 900 mln euro, Niemcy – 34 mln, Włochy – 24 mln, Hiszpania – 37 mln. Większość z nich została albo zniszczona, albo podarowana biedniejszym krajom. Szczepiło się kilkanaście procent więcej osób niż zwykle.
W Polsce nawet sam prezydent Andrzej Duda obwieścił, że się nie szczepi, co było jedną z najgłupszych jego wypowiedzi odkąd zaczął pokazywać się w telewizji. To sprawia, że nie ma nas na mapach koncernów farmaceutycznych, a szczepionka na grypę mogła w ogóle się w Polsce nie pojawić. „Było ryzyko, że koncerny farmaceutyczne mogą całkowicie wycofać z naszego rynku sprzedaż szczepionek” – mówiła prof. Lidia Brydak z Krajowego Ośrodka ds. Grypy, najwybitniejsza polska ekspertka od grypy.
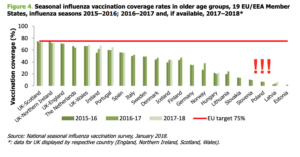
Oto slajd z europejskiego raportu na temat poziomu wyszczepialności europejskich seniorów. Polska jest na trzecim miejscu od końca. Rok w rok szczepi się u nas plus minus 4% populacji. Jak jest w innych krajach? Trudno jednak znaleźć dokładne dane. Komisja Europejska weryfikuje regularnie odsetek szczepień wśród osób starszych, powyżej 65 roku życia, które są najbardziej narażone na powikłania pogrypowe. Pod tym względem jesteśmy na trzecim miejscu od końca.
Unijny cel to 75% zaszczepionych seniorów. Według lekarzy w takich krajach jak Wielka Brytania, Francja, czy Włochy, szczepi się do 75% populacji. Oznacza to, że na te rynki – np. do zbliżonej pod względem populacji do nas Hiszpanii – trafia rok w rok nie 1,5 mln szczepionek, ale 30-35 mln szczepionek. I zwykle „schodzą” na pniu mimo, że przecież każdy życzyłby sobie spędzić zimę w iberyjskim klimacie i trudno sobie wyobrazić, by szalała tam grypa tak, jak u nas. Mają ciepło, ale szczepionka na grypę i tak jest u nich obowiązkowym punktem programu.
Szczepionka na grypę: czy jest sposób żeby ją zdobyć… za granicą?
Skoro szczepionka na grypę jest trudno dostępna w Polsce – i to się raczej nie zmieni – to może da się ją kupić w krajach bardziej rozwiniętych, do których dostawy są wielokrotnie wyższe? Trochę to nieeleganckie, żeby „podbierać” sąsiadom szczepionki, bo w końcu i dla nich może zabraknąć, ale wszystko, co nie jest zakazane, powinno być dozwolone.
I jest. We Frankfurcie nad Odrą, Zgorzelcu, czy w Czeskim Cieszynie są apteki wyspecjalizowane w obsłudze pacjentów z Polski. Strony internetowe są w języku polskim, polski personel jest pod telefonem, wyszukiwarka leków ma wersję polskojęzyczną i nawet konto do przelewów jest w polskim banku – tak żeby uniknąć niepotrzebnego zamieszania z przewalutowaniem. Działa nawet wysyłka leków na receptę pocztą (koszt przesyłki: 15 euro).
Przetestowałem działanie tego mechanizmu na własnej skórze przy zamawianiu pewnego leku (nie chodziło o szczepionkę na grypę), który lekarz przepisał mi na receptę, ale okazało się, że jest on niedostępny w Polsce. Pojechałem na granicę polsko-niemiecką i zakup poszedł jak po maśle.
Jak to działa? Bardzo prosto, jedyne co trzeba mieć, to polska, zwykła, papierowa recepta. Gdy już ją mamy, możemy pojechać osobiście do przygranicznej apteki i bez najmniejszych problemów odebrać lek (o ile będzie na stanie). Można też złożyć zamówienie przez internet, wysyłając skan recepty. Czy można w ten sposób zamówić szczepionkę na grypę? Tak, można. Szczepionka na grypę niczym się nie różni od innych leków na receptę. Nie jest też objęta zakazem wywozu.
Czy zatem Polacy masowo ruszą do Niemiec po szczepionki? Nie tak szybko. Po pierwsze: najpierw trzeba się postarać się o papierową, tradycyjną receptę. Lekarze i przychodnie już się od nich odzwyczaili (lekarze w zasadzie mają obowiązek wystawiać cyfrowe e-recepty), ale w każdej placówce powinien być na stanie blankiet rezerwowych druczków recept. Czy lekarz zechce taką wypisać?
Zadzwoniłem do kilku przychodni z tym pytaniem i usłyszałem, że „to już jest jego indywidualna decyzja”. Jeśli więc lekarz okaże dobrą wolę, wypisze nam druczek. Warto to dobrze uzasadnić. Ale jeśli będzie miał zły dzień, nasz misterny plan bierze w łeb.
Po drugie – szczepionka musi być dostępna w aptece. I to akurat ta, na którą jest wypisana recepta. Teoretycznie wystarczy zadzwonić i ją zamówić. Zadzwoniłem więc do kilku niemieckich aptek, gdzie dowiedziałem się, że za Odrą też jest deficyt szczepionek! „Mają może Państwo Vaxigrip, albo inną szczepionkę na grypę? Proszę powiedzieć, która jest, a ja się dostosuję i poproszę lekarza w Polsce o receptę na odpowiedni środek” – powiedziałem.
„Na stanie nie mamy żadnej szczepionki. A w hurtowni? Zaraz sprawdzę…. Niestety, też nic nie ma. To pierwsza taka sytuacja odkąd pracuję w farmacji. Proszę zostawić swój numer telefonu, jak tylko się pojawią, zarezerwujemy dla pana i oddzwonimy” – powiedziała przemiła pani z niemieckiej apteki.
To samo powtórzyło się w aptece w Goerlitz. Zadzwoniłem więc do Czeskiego Cieszyna (bariera językowa oczywiście nie była problemem). „My w tym roku nie mieliśmy szczepionek i mieć już nie będziemy. Szczepionki są dostępne tylko w „centrach szczepień”, pewnie macie je także u siebie w Polsce” – usłyszałem. No właśnie, mamy? Oczywiście, że nie, może warto brać przykład z Czechów? „Może pan tu przyjechać, przebadać się i lekarz pana zaszczepi. Ale nie kupi pan już szczepionki” – usłyszałem.
Po trzecie – trzeba pamiętać, że przy takiej transakcji nie ma żadnych reguł refundacyjnych. Płacimy pełną stawkę, czyli od kilkunastu do kilkudziesięciu euro, w zależności od szczepionki.
No to mnie zamurowało i zdałem sobie sprawę, że deficyt szczepionek w tym roku to nie tylko polska specyfika, ale europejska. Ale nasza sytuacja jest podwójnie zła, bo do tej pory byliśmy na peryferiach rynku farmaceutycznego.
Być jak Donald Trump, czyli Polak na internetowych zakupach w niemieckiej aptece
Zapytałem tych, którzy są najbardziej w temacie, czyli analityków strony GdziePoLek.pl, czego szukają i czego finalnie nie znajdują w Polsce pacjenci. Okazało się, że hitem ostatnich miesięcy jest Plaquenil, czyli hydroksychlorochina, o której krążyły niepoparte twardymi dowodami informacje, że można nią leczyć chorobę COVID-19.
A jeśli chodzi o szczepionki, to w bazie danych aptek jest jedynie VaxiGrip i dostępna tylko w 2% aptek.
Jakiś czas temu prezydent USA Donald Trump powiedział na konferencji prasowej, że przyjmuje ów środek, bo wierzy, że zwalcza on COVID-19. Wiadomo, że wiara potrafi góry przenosić góry i w skuteczność hydroksychlorochiny wierzy też sporo Polaków.
Lek, choć niezarejestrowany w Polsce, jest legalnie w obrocie – hurtownie sprowadzają go za zgodą ministerstwa w ramach importu interwencyjnego. Poza tym, jeśli wyłączymy bardzo drogie leki przeciwnowotworowe, w Polsce brakuje leków z następujących grup:
Grupa pierwsza: leki zarejestrowane naraz we wszystkich krajach Unii Europejskiej, ale nie dystrybuowane automatycznie we wszystkich państwach wspólnoty. Z tego powody w Polsce jest problem z lekami na ADHD (pochodne amfetaminy), np. Elvanse, czy Vigil.
Grupa druga: leki przeciwpasożytnicze. Kraje tropikalne są zdecydowanie większym rynkiem ich zbytu, niż Polska, dlatego trudno się dziwić, że nie opłaca się wprowadzać leku na infekcje zawleczone. Dlatego, jeśli wrócimy z tropików z „nieproszonym gościem”, próżno szukać pomocy w polskiej aptece. Trzeba szukać w niemieckiej. Poszukiwane specyfiki to prazykwantel, czy stromectol.
Grupa trzecia: leki, których profil bezpieczeństwa i skuteczność nie do końca już odpowiada wymaganiom europejskim, ale są dostępne w Azji, np. Daricon (lek na żołądek). Dla wąskiej grupy pacjentów, którym nie pomagają dostępne w Polsce leki, jawią się one przypuszczalnie jako „leki ostatniej szansy”. Są indyjskie „apteki internetowe” (kraj ten ma bardzo rozbudowany przemysł farmaceutyczny, który wyspecjalizował się w kopiowaniu oryginalnych leków), z których można zamówić praktycznie każdy lek z wysyłką na cały świat. Ryzyko polega na tym, że nigdy nie wiemy, czy to, co nam przyślą, nie będzie zwykłą aspiryną.
Grupa czwarta: nowoczesne leki dopiero niedawno zatwierdzone do użytku w krajach znacznie bogatszych, niż Polska (np. tylko w USA). Lista jest bardzo długa, Polacy szukają: epidioleksu (kannabinoidy), ampyry (stwardnienie rozsiane), tationilu (Parkinson , Alzheimer, nowotwory).
Magister farmacji Olga Sierpniowska, ekspertka portalu GdziePoLek.pl, tłumaczy, że społeczeństwo polskie nie jest szczególnie zamożne na tle krajów zachodnich, zatem w przypadku leków nierefundowanych kalkulacja firm farmaceutycznych jest często taka, że wolą nie sprzedawać w Polsce leków wartych np. kilkaset złotych, czyli relatywnie drogich.
„Wejście na dany rynek to nie tylko koszt rejestracji, ale także stworzenie infrastruktury kierującej dystrybucją i promocją leku, a także dopełnienie wszystkich formalności związanych z obecnością preparatu w sprzedaży, jak choćby monitorowanie działań niepożądanych. Trzeba też przekazać informacje lekarzom, co też wymaga struktury i wydatków. Popyt i podaż w przypadku leków wydawanych z przepisu lekarza generują przede wszystkim trafiające do aptek recepty. Lekarze jednak nie przepiszą leku, jeśli nie dowiedzą się o danym rozwiązaniu terapeutycznym np. na konferencji naukowej, poprzez przedstawiciela medycznego, czy dzięki przesyłce marketingowej.
Amerykańska, największa na świecie firma analityczna w branży lekowej Iqvia (dawniej IMS Health), pozycjonuje Polskę w takim gronie krajów jak: Pakistan, Bangladesz, czy Filipiny, wrzucając je do worka „pharmerging markets”. Skojarzenia z rynkami wschodzącymi nazywanymi przez inwestorów z angielska „emerging markets”, są jak najbardziej słuszne. Pharmerging markets to kraje nie za bogate (o PKB na głowę ok. 30.000 dolarów, w których na leki wydaje się mało, a klienci wolą kupować lek generyczny, niż nowoczesny, najnowszej generacji, odpowiednio droższe. 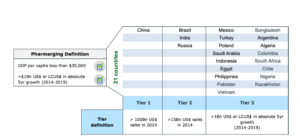
Rozmowa z Wojciechem Wiśniewskim, ekspertem Fundacji „MY Pacjenci”, były dyrektor ds. Relacji Zewnętrznych Fundacji Onkologicznej Alivia
Ireneusz Sudak: Dlaczego w Polsce nie na w aptekach niektórych leków i trzeba po nie jeździć do Niemiec?
Wojciech Wiśniewski: Takie sytuacje się zdarzają, jednak wiele leków ma swoje odpowiedniki lub istnieją alternatywne metody leczenia, które pozwalają rozwiązać problem zdrowotny chorego. Wiele leków ma swoje odpowiedniki. Większy problem jest z lekami, które są zarejestrowane, wiele z nich może być refundowanych, ale nie ma ich w hurtowniach i aptekach. Problem dotyczy dziesiątek tysięcy Polaków.
Chodzi m.in. o głośne braki leków przeciwzakrzepowych, stosowanych w endokrynologii, czy leków onkologicznych. Nie ma ich, bo są tańsze, niż w innych państwach, więc opłaca się je wywozić i sprzedawać za np. w Niemczech – kilkukrotnie drożej. Przez wiele lat mieliśmy problem z odwrócony łańcuchem dostaw, ale to nie jedyna przyczyna problemów. Od kilku lat obowiązuje lista leków objętych zakazem i sytuacja się poprawia.
Czy ja się nie przesłyszałem? W Polsce leki są tanie? Proszę powiedzieć to emerytom.
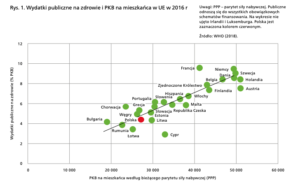
Rynek leków jest jak każdy inny, z tą różnicą, że jest bardziej wrażliwy społecznie. I tak, w Polsce uwzględniając ceny w innych krajach, leki są jednymi z najtańszych w Europie. Polska na leki wydaje relatywnie mało środków publicznych w formie refundacji. Jednocześnie od wielu lat obserwujemy rosnący udział wydatków prywatnych na leki, co pogłębia nierówności w zdrowiu.
Niestety, różnice w wykształceniu, kapitale społecznym, no i w zasobności portfela mają swoje odzwierciedlenie w długości życia i okresie życia w zdrowiu. Jesteśmy po prostu ubogim państwem w porównaniu do tych, którzy wydają na ochronę zdrowia, w tym leki, więcej. Nie zmienia to faktu, że międzynarodowe koncerny farmaceutyczne kategoryzują różne kraje pod względem opłacalności sprzedaży leków. Polska jest relatywnie nisko na tej liście.
A skoro tak, to z punktu widzenia koncernów farmaceutycznych nie jesteśmy rynkiem strategicznym. Decyzja o ograniczeniu swojej obecności w Polsce ma ekonomiczne podstawy, to po prostu optymalizacja zysków.
Dlaczego, jako państwo, wydajemy mało na leki?
Jeśli chodzi o leki refundowane, to Polska już od wielu lat ma opinię twardego gracza, jeśli chodzi o negocjacje cenowe z koncernami farmaceutycznymi. Procedura wprowadzona ustawą refundacyjną pozwala zbijać w negocjacjach ich ceny. I trzeba przyznać, że to jest nasz majstersztyk, z korzyścią dla gospodarowania środkami publicznymi. Ale zbijamy tak bardzo, że efekt końcowy jest taki, że ostatecznie firmy uznają, że zabieganie o finansowanie publiczne oraz obecność na polskim rynku nie opłaca się.
Wiele firm nie ma u nas nawet swojego przedstawicielstwa, sieci dystrybucyjnej, w ogóle nie jesteśmy w ich obszarze zainteresowań biznesowych. Inni ograniczają swoją obecność.
Z drugiej strony koncerny same kategoryzują różne kraje pod względem oferty (cenowej) i dostępności leków. Zaraz po rejestracji nowego leku jest on najdroższy i dostępny w najbardziej rozwiniętych krajach, takich, o których wiadomo, że są w stanie dużo za niego zapłacić. Na początku są to Stany Zjednoczone, Australia, Japonia, Europa Zachodnia, a na końcu inne regiony, w tym nasz. Pod względem dostępności leków nie jesteśmy w centrum świata, jesteśmy raczej na peryferiach.
Wygląda więc na to, że nie ma nic prostszego jak tylko przeznaczyć więcej pieniędzy na refundację i weszlibyśmy do lekowej „pierwszej ligi”?
Tylko w teorii. Nie ma prostych recept, a już na pewno nie wystarczy dosypać pieniędzy do systemu, bo osiągnięty efekt nie byłby proporcjonalny do zwiększenia dostępności, większość środków zostałaby „zjedzona” przez marże koncernów.
To co należy zrobić?
Polska jest jednym z krajów, gdzie leki są najtańsze w Unii Europejskiej, obok Rumunii i Bułgarii. Generalnie leki są tańsze tam, gdzie obowiązuje powszechne, państwowe ubezpieczenie zdrowotne. Dlatego stoimy przed odpowiedzią na pytanie, co ma dawać ubezpieczenie – czy tanie, już nie najnowocześniejsze leki, czy drogie, ale nowsze, co może oznaczać wzrost składki lub innych podatków. Nie ma jednak odpowiedzi na pytanie, który model jest lepszy. Z czegoś trzeba wybrać i my wybieramy „taniość”.
źródło zdjęcia: PixaBay